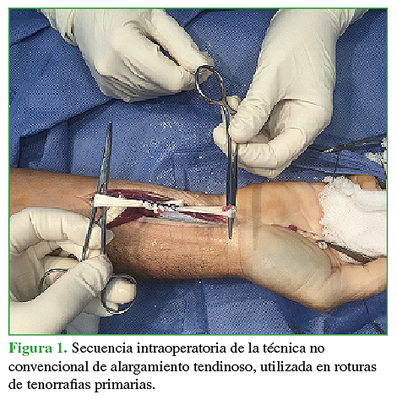
Avance tendinoso no convencional para lesiones en las zonas I y II de Verdan. Nueva técnica quirúrgica
Contenido principal del artículo
Resumen
Materiales y Métodos: Se incluyó a pacientes >18 años, con antecedente de lesiones en las zonas I y II de Verdan y un seguimiento mínimo de 36 meses. La serie estaba formada por 13 pacientes (edad promedio 29 años) que fueron divididos en dos grupos según el tipo de lesión (7 con roturas de tenorrafia primaria y 6 con lesiones crónicas del flexor profundo) y la técnica quirúrgica utilizada (alargamiento en Z más sutura término-terminal y sutura lateral del tendón alargado a un flexor vecino indemne en la zona V, respectivamente). Se empleó la Clasificación de Strickland para la evaluación.
Resultados: El seguimiento promedio fue de 51 meses. El intervalo promedio entre la lesión y la cirugía fue de 11.7 semanas. Según la Clasificación de Strickland, 8 pacientes tuvieron resultados excelentes; 4, buenos y uno, pobre. El avance tendinoso promedio fue de 20,5 mm en ambos grupos.
Conclusiones: El avance tendinoso no convencional para lesiones en las zonas I y II de Verdan, sea en roturas de tenorrafia primaria o lesiones crónicas del flexor profundo, resultó un tratamiento reproducible y eficaz.
Palabras clave: Tendón flexor; alargamiento; zetaplastia.Nivel de Evidencia: III
Descargas
Métricas
Detalles del artículo
La aceptación del manuscrito por parte de la revista implica la no presentación simultánea a otras revistas u órganos editoriales. La RAAOT se encuentra bajo la licencia Creative Commons 4.0. Atribución-NoComercial-CompartirIgual (http://creativecommons.org/licenses/by-nc-sa/4.0/deed.es). Se puede compartir, copiar, distribuir, alterar, transformar, generar una obra derivada, ejecutar y comunicar públicamente la obra, siempre que: a) se cite la autoría y la fuente original de su publicación (revista, editorial y URL de la obra); b) no se usen para fines comerciales; c) se mantengan los mismos términos de la licencia.
En caso de que el manuscrito sea aprobado para su próxima publicación, los autores conservan los derechos de autor y cederán a la revista los derechos de la publicación, edición, reproducción, distribución, exhibición y comunicación a nivel nacional e internacional en las diferentes bases de datos, repositorios y portales.
Se deja constancia que el referido artículo es inédito y que no está en espera de impresión en alguna otra publicación nacional o extranjera.
Por la presente, acepta/n las modificaciones que sean necesarias, sugeridas en la revisión por los pares (referato), para adaptar el trabajo al estilo y modalidad de publicación de la Revista.
Citas
Reconstr Surg Hand Surg 2003;37:159-62. https://doi.org/10.1080/03844310310007773
2. LaSalle WB, Strickland JW. An evaluation of the two-stage flexor tendon reconstruction technique. J Hand Surg Am 1983;8:263-7. https://doi.org/10.1016/s0363-5023(83)80155-5
3. Boyes JH, Stark HH. Flexor tendon grafts in the fingers and thumb. A study of factors influencing results in 1000 cases. J Bone Joint Surg Am 1971;53:1332-42. PMID: 5114696
4. Rouhier G. Restoration of the long flexor tendon of the thumb without sacrificing the primary tendon. J Chir
1950;66:537-42. PMID: 15436545
5. Vigliani F, Martinelli B. Repair of rupture of flexor pollicis longus by “Z” lengthening at the wrist. Ital J Orthop
Traumatol 1981;7:171-9. PMID: 7347329
6. Le Viet D. Flexor tendon lengthening by tenotomy at the musculotendinous junction. Ann Plast Surg 1986;17:239-46. https://doi.org/10.1097/00000637-198609000-00010
7. Chanel L, Grolleau J, Lauwers F, André A. Z-plasty lengthening of the flexor digitorum profundus at the wrist (zone 5) for the treatment of jersey finger: Anatomical study and evaluation of advancement obtained. J Plast Reconstr Aesthet Surg 2014;67:e189-e194. https://doi.org/10.1016/j.bjps.2014.04.025
8. Strickland JW. Results of flexor tendon surgery in zone II. Hand Clin 1985;1:167-79. PMID: 4093459
9. Wehbé MA. Tendon graft anatomy and harvesting. Orthop Rev 1994;23:253-6. PMID: 8022646
10. Carlson G, Botte M, Josephs M, Newton P, Davis J, Woo S. Morphologic and biomechanical comparison of tendons used as free grafts. J Hand Surg Am 1993;18:76-82. https://doi.org/10.1016/0363-5023(93)90249-3
11. Paneva-Holevich E. Two-stage reconstruction of the flexor tendons. Int Orthop 1982;6(2):133-8.
https://doi.org/10.1007/BF00268657
12. Xie RG, Tang JB. Allograft tendon for second-stage tendon reconstruction. Hand Clin 2012;28:503-9.
https://doi.org/10.1016/j.hcl.2012.08.011
13. Guimberteau J, Bakhach J, Panconi B, Rouzaud S. A fresh look at vascularized flexor tendon transfers: concept,
technical aspects and results. J Plast Reconstr Aesthet Surg 2007;60(7):793-810. https://doi.org/10.1016/j.bjps.2007.02.021
14. Hunter JM, Singer DI, Jaeger SH, Mackin EJ. Active tendon implants in flexor tendon reconstruction. J Hand Surg 1988;13(6):849-59. https://doi.org/10.1016/0363-5023(88)90259-6
15. Hunter JM, Jaeger SH. Tendon implants: primary and secondary usage. Orthop Clin North Am 1977;8(2):473-89. PMID: 142944
16. Honner R, Meares A. A review of 100 flexor tendon reconstructions with prosthesis. Hand 1977;9(3):226-31.
https://doi.org/10.1016/s0072-968x(77)80106-x
17. Sita-Alb L, Durand S. Tendon reconstruction with adjacent finger hand tendon. Hand Clin 2013;29(2):243-50.
https://doi.org/10.1016/j.hcl.2013.02.006